慢性骨髄性白血病
原因
赤血球、白血球や血小板などの血液細胞の源の細胞を造血幹細胞といいます。幹細胞は自分自身を繰り返し複製すると同時に、赤血球などの成熟した細胞を作る能力を持っています。慢性骨髄性白血病ではこのもっとも未熟な造血幹細胞の遺伝子に異常が生じて発症します。
慢性骨髄性白血病の幹細胞では9番目の染色体にあるbcr遺伝子と22番目の染色体上にあるabl遺伝子が染色体転座で融合して、新たにbcr/abl 遺伝子ができます。この遺伝子から作られたBCR/ABL蛋白は細胞の増殖のスイッチを入りっぱなしにしますので、白血球や血小板がどんどん増えてしまう わけです。bcr/abl遺伝子異常を持たない場合は、同じように白血球や血小板が増えていても、異なる病気と考えられています。
症状
慢性骨髄性白血病には慢性期、移行期、急性転化(急性期)の3つの病期があります。通常はゆっくりと進むため、初期の慢性期では症状がないこともしばしばです。白血球が増えてくると脾臓が腫れ、左上腹部の痛みを感じたり、食事の際にすぐに満腹感が出てくるようになります。血小板が増えすぎると胃粘膜の血流が悪くなり、胃潰瘍になることも時に経験されます。また、白血球や血小板が増加してくるときは赤血球が減少してきますので、貧血の症状を伴うことが一般的です。移行期になると貧血がさらに進行したり、脾臓の大きさが薬でコントロールされにくくなり、関節痛を伴ったり発熱することもあります。急性転化をきたしますと、通常の急性白血病と同様、重篤な感染症や出血が起こりやすくなります。
病期
1.慢性期
白血球数は増加していますが、形態上分化はほぼ正常で、症状はほとんどないことが多いです。末梢血の芽球比率は2%以下で、しばしば好酸球や好塩基球が増加しています。治療をしないで放置すると早晩急性転化へと移行します。
2.移行期
慢性期から急性期へ移行する場合に徐々に進む場合と突然移行する場合があります。前者の状態を移行期と呼び、お薬に耐性が出てきはじめます。治療に抵抗して白血球が増加し、脾臓が大きくなります。血小板が治療抵抗性に増加(>100万/mm3)したり、また逆に抗がん剤の使用に関連しない血小板減少(<10万/mm3)が認められることがあります。またこの時期には発熱や関節痛などの症状を伴うこともよく経験されます。定義上は以下の条件が認められれば疑うこととなっています。
- 薬剤抵抗性に白血球増多(>1万/mm3)もしくは脾臓腫大。
- 持続する血小板増多(<100万/mm3)
- 持続する薬剤投与に関連しない血小板減少(<10万/mm3)
- 付加的な染色体異常
- 末梢血中の好塩基球比率が20%以上
- 骨髄もしくは末梢血中の骨髄芽球比率が10-19%
3.急性期(急性転化)
慢性期における治療に対して抵抗性を獲得し、白血球数や芽球の増加が著しくなります。急性白血病としての特徴が出現し、感染や出血が頻度高く起こります。
定義上は以下の条件のいずれかを充たせば診断可能です。
- 末梢血あるいは骨髄中の芽球比率が20%以上
- 骨髄以外の場所で芽球が増え、腫瘤を形成
治療
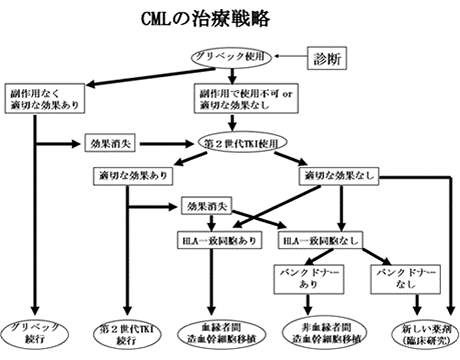
分子標的治療薬であるグリベックが使用できるまでは、インターフェロンと造血幹細胞移植以外には治癒の可能性はありませんでした。欧米を中心にしたグリベックの臨床試験により、現在では最初に行うべき治療としてグリベックが推奨されています。
1. グリベックを中心としたチロシンキナーゼ阻害剤
9番染色体上のbcr遺伝子と22番染色体上のabl遺伝子が融合したbcr/abl遺伝子からは通常にはないBCR/ABL蛋白が作られます。この蛋白が細胞の増殖スイッチを恒常的にonの状態にしているのですが、この蛋 白が働くときに必要なエネルギー源であるATPが結合できなくなるように設計されたお薬で、通常は成人で一日400mgを服用します。副作用として、むく み、筋肉痛、皮疹、下痢、肝機能障害などがあり、主治医の先生から十分な説明を受けてください。またこの薬の治療が予定通り順調に効果が出ているかどうか を判断するために定期的に血液検査や骨髄検査が必要で、決められた時間までに目標を達成できないときには、他の治療法が考慮されることになります。 2009年3月からグリベックに代わる第2世代のチロシンキナーゼ阻害剤が市販され、グリベック耐性の患者さんや副作用のために服用できない患者さんに使用され、非常にいい効果が認められています。これらの薬剤が抵抗性となった場合には造血幹細胞移植が適応とされています。
2. インターフェロン
グリベックが使用可能となるまでは移植以外の治療法としてよく使用されていました。正確な効果発現の機序は分かっていませんが、インターフェロンを使い続けることで、腫瘍細胞が減少、あるいは消失することが報告されています。キロサイドという薬と併用するほうがより効果的といわれています。何らかの理由で分子標的治療や移植治療ができない患者さんには試みるべき治療です。
3. 抗がん剤
病気を治す力はありませんが、白血球数をコントロールするために現在でも時に使用されています。ハイドロキシウレアが一般的ですが、頻度は低いものの(1%以下)、長期投与で皮膚潰瘍(特に下肢に好発)を発症することがあると報告されています。
4. 造血幹細胞移植
チロシンキナーゼ阻害剤が抵抗性となった場合には同種造血幹細胞移植のみが治癒の可能性を持った治療法です。同種造血幹細胞移植は他人の血液細胞で患者さんの血液細胞を作らせる治療で、ドナーさんのリンパ球の力を借りて白血病細胞を殺そうとするものです。一般的には大量の放射線の全身照射と大量の抗がん剤を組み合わせた治療に引き続いて、白血球の型の合ったドナーさんの造血幹細胞(骨髄あるいは末梢血)を輸血します。治療の合併症などについては、移植病院で詳細な説明を受けてください。